Im schönen Schloss Seggau fand vom 21.06. – 22.06.2024 die 32. Jahrestagung der österreichischen Gesellschaft für Schlafmedizin (ÖGSM) statt.
Dort trafen sich Experten, um über Durchbrüche und Herausforderungen in der Schlafforschung zu diskutieren, von Schlafapps bis hin zu Zungenschrittmachern.
Hier erfährst du, was dort passierte… – und wie du es für dich nutzen kannst.
Dafür habe ich meine spannendsten Erkenntnisse für dich zusammengefasst.
Haftungsausschluss
Das Informationsangebot dient ausschließlich zur Information und ersetzt in keinem Fall eine persönliche Beratung, Untersuchung oder Diagnose durch einen approbierten Arzt. Die bereit gestellten Informationen und Inhalte dienen der allgemeinen unverbindlichen Unterstützung und ersetzen nicht den Arztbesuch, sie können aber den Dialog zwischen Patient: innen und Ärzt:innen in sinnvoll ergänzen und unterstützen.
Selbstmedikation: Die hier zur Verfügung gestellten Inhalte können und dürfen nicht zur Erstellung eigenständiger Diagnosen und/oder einer eigenständigen Auswahl und Anwendung bzw. Veränderung oder Absetzung von Medikamenten, sonstigen Gesundheitsprodukten oder Heilungsverfahren verwendet werden. Bitte frage dazu immer deine Ärzt:in oder Apotheker:in.
Es geht los
Das historische Schloss Seggau lieg wie eine kleine Stadt auf einem sanften Hügel inmitten des südsteirischen Weinlandes. Die wohl eindrucksvollsten Räumlichkeiten des Schlosses sind die Fürstenzimmer. Der über 300 Jahre alte Bischöfliche Weinkeller zählt zu den ältesten und größten des Landes.
In diesem tollen Ambiente wurde pünktlich um 9 Uhr mit großer Freude die Veranstaltung eröffnet und die Bedeutung des Netzwerks Schlaf betont – nicht nur für die persönliche Weiterbildung, sondern auch für die Weiterentwicklung des Fachgebiets selbst.
Wie in jeder Sparte des Lebens gibt es auch in der Schlafmedizin immer wieder neue Technologien und Erkenntnisse.
Passend zur aktuellen Fußball-EM ist es daher wichtig, immer „am Ball“ zu bleiben.
Bei einer Fachkonferenz hat man außerdem den Vorteil, dass hier wissenschaftlich und evidenzbasierte Informationen zur Verfügung gestellt werden.
Während sich die Teilnehmer über den Zustrom an Wissen und Koffein freuten, tauchten sie immer tiefer in die Vorträge ein.
Im Raum summte es vom Kratzen von Stiften auf Papier und dem Lärm schnellen Tippens, als Dr. Brigitte Holzinger über die aktuellen Erkenntnisse der neue europäischen Leitline für Insomnie erzählte…

Eigenes Foto – Kongresseröffnung
Die neue eurpäische Leitline Insomnie 2023
Dr. Brigitte Holzinger, vor allem bekannt durch ihr umfassendes Wissen zu Träumen und Initiatorin des Universitätslehrgangs Schlafcoaching an der Meduni Wien , stellte die aktuelle Entwicklung der neuen europäischen Leitlinie zu Insomnie vor.

Eigenes Foto – Dr. Brigitte Holzinger
Diese Richtlinie ist ein Update der EU-Schlaflosigkeitsrichtlinie von 2017.
Sie konzentriert sich dabei auf Erwachsene ab 18 Jahren mit chronischer Schlaflosigkeit, einschließlich verschiedener Untergruppen und Komorbiditäten.
Sie soll Hausärzt:innen, Spezialisten und Schlafmediziner:innen bei ihrer Diagnose und Entscheidungsfindung unterstützen.
Als Kernaussagen konnte ich folgende Inhalte mitnehmen:
- Es ist eine gemeinsame Entscheidungsfindung mit den Patient:innen anzustreben.
- Schlaftagebücher für 7 bis 14 Tage werden nach wie vor empfohlen.
- Die Aktigraphie wird weiterhin empfohlen.
Eine weitere Erkenntnis ist, dass Langzeitbehandlungen mit Medikamenten nicht mehr empfohlen werden (max. 4 Monate).
Stattdessen sollte großes Augenmerk auf die Anwendung der KVT-I gelegt werden.
Die kognitive Verhaltenstherapie (KVT-I) ist eine Form der Psychotherapie, welche durch Gespräche und Übungen versucht, Denkmuster, Gefühlsbewertungen und Verhaltensweisen, die die Insomnie bedingen, zu verändern.
Entspannungstherapie wird darin nun als zusätzliche Möglichkeit gesehen.
Außerdem sollte der Schlafdruck in der Therapie erhöht werden.
Besser schlafen durch Schlaf-Apps?
Schlafapps sind in aller Munde. Ob nun mittels Fitnessuhr, smarten Ringen, Armbändern oder sonstigen Möglichkeiten.
Aber helfen uns diese Schlafapps wirklich besser zu schlafen?
Dieser Frage ging Dr. Gerhard Klösch, Schlafforscher an der Meduni Wien, nach.
Generell stellt er fest, dass das Geschäft mit Fitness Tracking Apps boomt.
Alleine in Deutschland wurde 2023 rund 88 Mio. € umgesetzt .
Weltweit sogar 412 Mio. €, wobei die größten Märkte dabei USA, China und Indien sind.
Die Entwicklung der Fitnesstracker kommt eigentlich aus der „Quantified Self Community“,
Von der auch ich das „Biohacking“ kennengelernt habe.
Eine der bekanntesten Akteure der Bewegung ist übrigens „Quantified Bob„,
Welcher das Biohacking wie folgt definiert:
„Biohacking ist die Praxis, Technologie und Wissenschaft zu nutzen, um Ihre Gesundheit, Fitness und Ihr allgemeines Wohlbefinden zu verbessern. Dabei werden verschiedene Techniken und Werkzeuge eingesetzt, um Ihren Körper und Geist zu optimieren, von einfachen Änderungen des Lebensstils bis hin zu Spitzentechnologien. Das Ziel von Biohacking ist es, die körperliche und geistige Leistungsfähigkeit zu verbessern, Gesundheit und Langlebigkeit zu steigern und das allgemeine Wohlbefinden zu optimieren. Biohacker glauben, dass sie durch die Kontrolle ihrer Biologie ihr volles Potenzial entfalten und ein gesünderes, glücklicheres und produktiveres Leben führen können.“
Generell ist der „Gold Standard“ der Schlafmessung nach wie vor die PSG (Polysomnographie) im Schlaflabor.
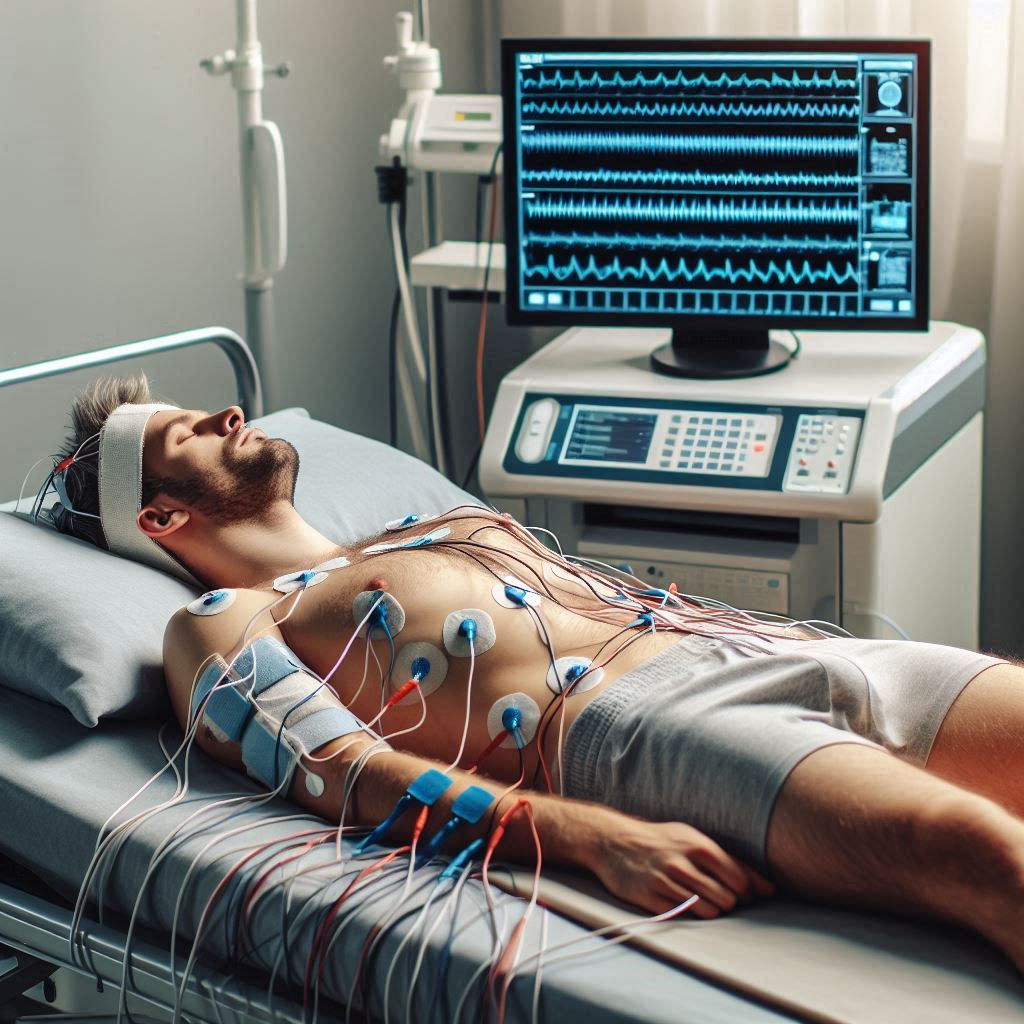
Bild: KI Polysomnographie
Allerdings hat diese den bedeutenden Nachteil, dass nur eine stationäre Messung möglich ist.
Daher können weiterführende Messmethoden, welche sich auch anderer Parameter wie z.B. Puls, Herzrate und Herzratenvariabilität (HRV) bedienen, eine gute Ergänzung sein.
Die Vorteile sind daher:
- Kostengünstig und unkompliziert in der Anwendung
- Beliebig viele Messungen
- Messergebnisse durchaus präzise
- Kompatibel mit anderen Datenquellen
Einschränkungen:
- Weiterentwicklung Richtung selber Ergebnisse wie PSG wünschenswert
- Messungen auch am Tag z.B. Stress
Fazit:
Wearables können eine wichtige Rolle in einem neuen Verständnis für Gesundheit spielen.
Dazu ist es jedoch wichtig, vorab abzuklären, was mit einer Datenaufnahme überhaupt erreicht werden soll.
Wirksamkeitsstudien zur innovativen Schlafanalyse-App Sleep²
Dr. Manuel Schabus, einer der Mitbegründer der App „Sleep²“ stellte eine erste Wirksamkeitsstudie vor.
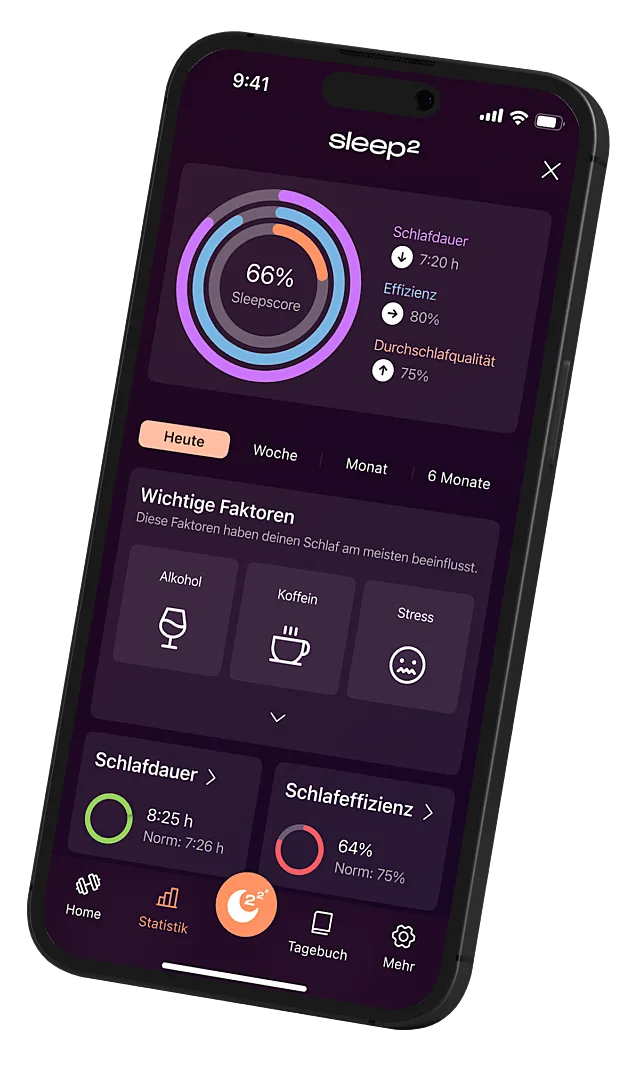
Bild: Sleep² https://www.sleep2.com
Die App „Sleep²“ bietet aufgrund eines mittels künstlicher Intelligenz basierende Algorithmus hochpräzise Schlafanalyse – fast so genau wie in einem klinischen Schlaflabor und auf dessen Basis ein wirksames Schlaftraining basierend auf Erkenntnissen der Wissenschaft.
In Deutschland gibt es inzwischen 62 Apps, deren Behandlung von der Krankenkasse refundiert werden.
In Österreich sind es… 0!
Dabei haben sich beispielsweise schon Apps wie „Somnio“ bei Patient:innen etabliert.
Allerdings habe alle Apps keine Messungen dabei.
Sleep² hingegen kombiniert die KVT-I mit den Messdaten. Diese werden mittels einem Polar Messsensor in 95% Messgenauigkeit zur PSG ausgegeben.
Ergänzend können noch Ereignisse wie z.B. ein Wettkampf eingegeben werden.
Die KVT-I ist der „Gold Standard“ und funktioniert, nachwiesen in einer Metastudie, schon über 10 Jahre.
Leider gibt es jedoch nicht genug Experten, welche für die Anwendung zur Verfügung stehen.
Daher kann die App diesen Umstand ausgleichen.
Die Wirksamkeit der Anwendung mittels App konnte in einer Studie mit 66 Freiwilligen im Alter von 30-74 Jahren mit folgendem Ergebnis festgestellt werden:
Tägliche Verwendung der App zwischen 10-15 Minuten für einen Zeitraum von 6-8 Wochen:
- Verbesserte wahrgenommene physische Gesundheit (Energie & Müdigkeit)
- Verbesserte psychologische Gesundheit (gute Gefühle, verbesserte Konzentration)
Die wichtigsten Erkenntnisse konnten wie folgt zusammengefasst werden:
- Die KVT-I funktioniert online in der App Anwendung „Sleep²“ genauso gut wie offline
- Wichtig ist es dabei, messgenaue Sensoren nahe am Herzen zu tragen
- Und es gibt inzwischen die Möglichkeit, die App auch mit den eigenen „Wearables“ z.B: Apple Watch, zu verwenden
Somno Art – ein neuer Ansatz zur ambulanten Schlafmessung
Der französische Hersteller medizinischer Geräte PPRS hat mit Somno Art die erste automatische ambulante Lösung entwickelt, die die Schlafbewertung vereinfacht.
Dr. Laurie Thiesse zeigte wissenschaftliche Validierungen dazu.
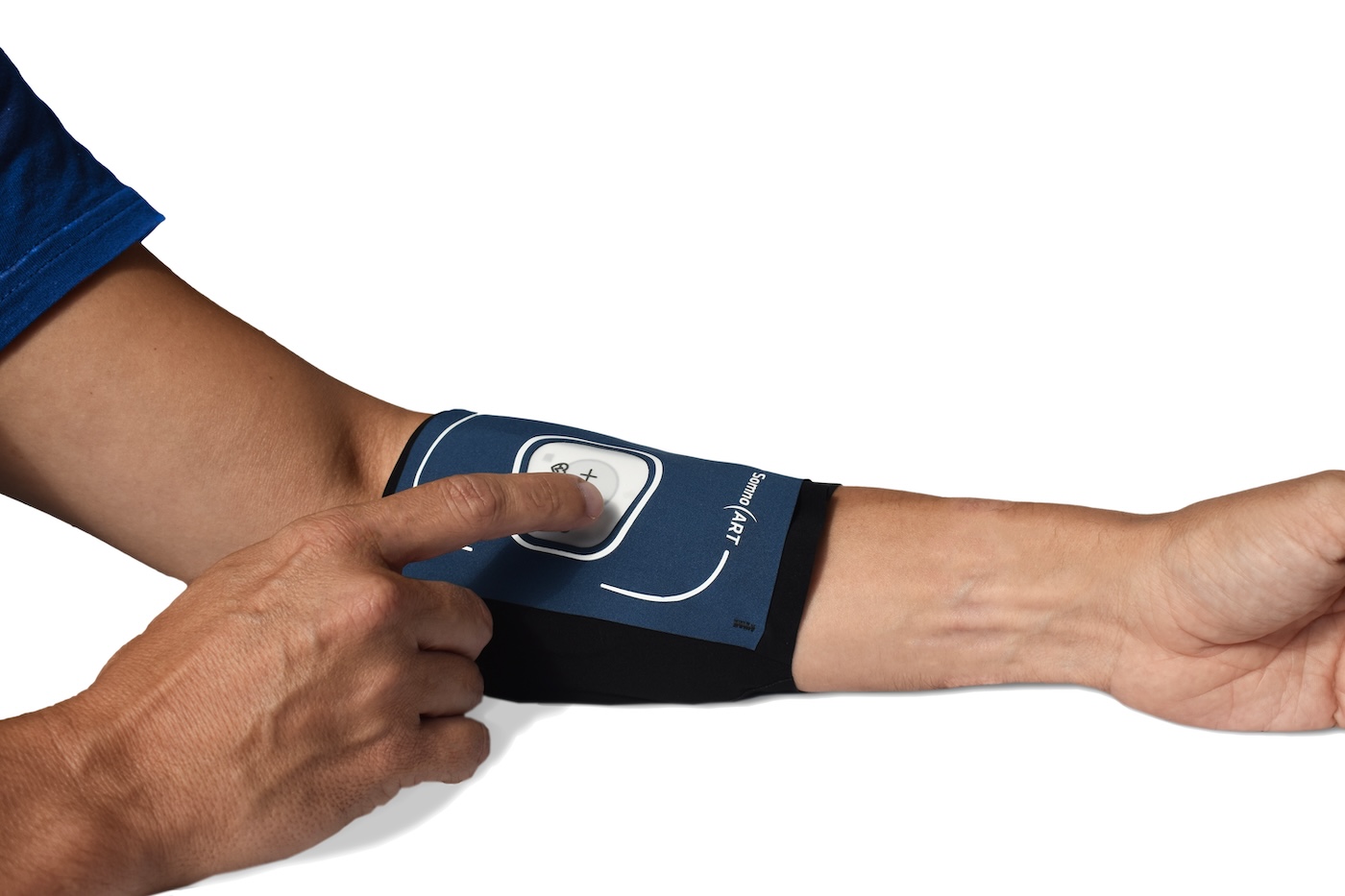
Bild: Somno Art https://www.somno-art.com/
Wie bereits erwähnt, ist der Goldstandard der Schlafmessung die PSG.
„Derzeit gibt es für Forscher, Ärzte und Patienten keine klinisch geprüfte Alternative zwischen der hochwertigen Polysomnographie und dem Aktimeter. Um dieser Lücke entgegenzuwirken, hat das französische Unternehmen PPRS, ein Hersteller medizinischer Geräte, eine innovative ambulante Lösung entwickelt, die die Schlafbewertung vereinfacht. Somno-Art ist ein CE-zertifiziertes medizinisches Gerät, das aus einem elektronischen Armband zur Erfassung physiologischer Daten und einer eigenständigen Software zur Erstellung medizinischer Schlafberichte besteht, die vergleichbare Ergebnisse wie die Polysomnographie liefert.“ (PPRS)
Die Beurteilung der Schlafarchitektur und Kontinuitätsmaße erfolgt dabei durch die Analyse von Herzfrequenz- und Handgelenkbewegungsaufzeichnungen und kommt dem Ergebnis einer PSG sehr nahe.
In den darauf folgenden Praxisbeispielen, mit Anwendung von Somno Art, wurden durch Dr. Michael Saletu folgende Erkenntnisse eingebracht:
- Durch die Messung über einen längeren Zeitraum als eine Nacht könnten auch weitere Erkrankungen festgestellt werden. (In Frankreich sind bspw. bereits Schlafmessungen mit 32 Stunden möglich, in Österreich nicht).
- Ohne das ganze Kabelwerk ergibt sich ein gesteigerter Patientenkomfort.
- Der Effekt von Medikamenten könnte längerfristig eine bessere Beurteilung finden.
- Die Einsatzgebiete könnten auch ausgedehnt werden bspw. bei Hypersomnie (EMS) (Tagesschläfrigkeit) oder Parasomnie (unerwünschte Verhaltensweisen).
Schlaflosigkeit

Bild: KI – chronische Schlaflosigkeit
Statistik, Definition & Analysemöglichkeit
Ansätze, wie man den Alltag bei einer chronische Schlafstörung am besten bewältigen kann, wurden von Dr. Omid AMOUZADEH GHADIKOLAI vorgestellt.
Chronische Schlaflosigkeit ist dabei klar durch ein Klassifikationssystem für Schlafstörungen und schlafmedizinische Erkrankungen definiert (ICSD-2 bzw. DSM-5) und unterscheidet sich von schlechtem Schlaf.
In Österreich leiden dabei 5,3-7,8% der erwachsenen Bevölkerung an chronischer Schlaflosigkeit.
Für eine einfach Analyse des Schlafverhaltens wurde die Alibaba Checkliste erstellt.
Dabei handelt es sich um einen einfach anzuwendenden Interviewleitfaden, welcher die wesentlichen Merkmale einer chronischen Schlafstörung abfragt und eine Schweregradbestimmung ermöglicht.
Wie oben bereits erwähnt wird im Idealfall die KVT-I als Therapiemethode eingesetzt.
Diese ist nicht immer verfügbar bzw. auch nicht in allen Fällen wirksam.
Daher müssen alternativ oder begleitend auch Medikamente eingesetzt werden.
Daridorexant

Bild: Quviviq https://i.medizinfuchs.de
Der Arzneistoff Daridorexant (Handelsname Quviviq) ist seit April 2022 für Erwachsene mit Schlaflosigkeit (Insomnie) zugelassen, die länger als 3 Monate anhält und eine starke Auswirkung auf die Tagesaktivität der Personen hat.
Daridorexant soll das Hormon Orexin blockieren und so den Schlaf verbessern. Orexin wird von Nervenzellen gebildet und ist an der Steuerung des Schlaf-Wach-Rhythmus beteiligt.
Dr. Michael Saletu stellt dazu vor, wie sich das Medikament bisher in der Praxis bewährt hat.
Daridorexant hat eine schnelle Wirkung zum Einschlafen, aber auch einen schneller Rückgang des Wirkstoffs (damit man keinen schweren Kopf am nächsten Morgen hat).
Aus den Studien konnte folgendes Fazit gezogen werden:
- Einschlafen < 30 Minuten
- Verbessertes Durchschlafen
- Wachepisoden über 5 Minuten werden verkürzt
- Herausragend: IDSIQ Score (Tagesbefindlichkeit) deutlich Verbesserung
- Nebenwirkungen: keine
- Einsatzdauer: auch nach >1 Jahr keine Probleme
- Unterstützt ggf. auch bei anderen Problemen z.B. Depression
- Kann ergänzend zu KVT-I eingesetzt werden
Sleep Beedle
Zur Auflockerung, Verbindung von Theorie und Praxis und Förderung der Interaktion zwischen Industrie und Tagungsgästen wurde ein sogenannter „Sleep Beddle“ abgehalten.
Dazu wurden 2 – 6 Teams (jeweils eine Testperson, die nach der Applikation der Sensoren möglichst rasch einschlafen soll, sowie jemand, der verkabelt) gesucht und ich habe mich der Herausforderung gestellt.
Eigenes Foto: Sleep Beedle
Zur Ermittlung des Gewinners galt es innerhalb von 30 Minuten in folgenden Bereichen möglichst viele Punkte erwerben:
- Montage und Auswertung der mobilen Schlaf-EEG-Aufzeichnung
- Sleep-Onset Zeit (Einschlafversuch)
- subjektive Schlafwahrnehmung
- einfacher Schlaf-Gedächtnistest (abstrakte Wortpaare)
- Gesamtbeurteilung (Team)
Immerhin konnten wir den dritten Platz von sechs erreichen :).
Gesellschaftsabend im Weinkeller
Nach Abschluss der ersten Sitzungen wich die akademische Atmosphäre einem lebhaften Networking. Freunde knüpften wieder Kontakte, neue Bekannte tauschten Visitenkarten aus und die lebhaften Funken der Zusammenarbeit begannen zu sprühen.
Nach einem Sieg des österreichischen Fußball Nationalteams bei der Fußball EM 2024 in Deutschland über Polen stand einem gemütlichen Gesellschaftsabend im Bischöflichen Weinkeller zum Netzwerken nichts mehr im Wege, welcher mit großartigen Holzfässern zu den ältesten und größten Europas zählt.

Eigenes Foto: Weinkeller Schloss Seggau
Schnarchen und Atemaussetzer
Telemonitoring

Bild: KI – Telemonitoring
Das obstruktive Schlafapnoesyndrom (OSAS) ist eine ernst zu nehmende schlafbezogene Atemstörung, bei der es während des Schlafs wiederholt zur Verringerung oder dem kompletten Aussetzen der Atmung durch eine Verengung des Rachenraums kommt.
Um diese zu verbessern werden sogenannte „CPAP Masken“ eingesetzt. Bei der CPAP-Therapie wird während des Schlafs mit einem leichten Überdruck Raumluft über eine Maske in die Atemwege gepumpt.
Durch Versorgungsengpässe in den Schlaflaboren, ist eine langfristige Überwachung der Wirksamkeit schwierig.
Daher sind neue Wege, wie etwas Telemonitoring, zu evaluieren.
Unter Telemonitoring versteht man die Kontrolle und Auswertung von wichtigen Gesundheitswerten aus der Ferne.
Erste Erfahrungen, wie gut sich das ganze über Telemonitoring überwachen lässt gab es von Dr. Katharina Mühlbacher.
Wesentliche Erkenntnisse:
- Therapieabbruch wurde um die Hälfte mit dieser Methode reduziert.
- Die Kontrolltermine für das Schlaflabor fallen weg.
- Man sieht z.B. auch Druckveränderung, wenn die Patient: in auf Reisen ist.
- Die Compliance verbessert sich (unter Compliance versteht man die Tragedauer in [%]/ [Schlafstunden].).
- Diese ist auch wesentlich in Bezug auf Rückzahlungen durch die Krankenkassen, da diese erst eine Rückerstattung ab 50% Compliance einleiten.
- Änderungen wie z.B. Seitenlage, neue Matratze, etc. können in ihrer Wirkung damit ebenfalls gut erfasst werden.
Schnarchanalyse mit Schnarch-Apps
Um herauszufinden, ob und wie intensive man schnarcht, kann man Schnarch-Apps verwenden.
Als Beispiel wurde die Schnarch App „Snorelab“ herangezogen.
Ein Vorteil davon ist, dass die Patient:in den Zugang auch für die Ärzt:in freischalten kann.
Im Vergleich wurde herausgefunden, dass bezüglich Schnarchen die Werte im Großen und Ganzen mit der einer PSG übereinstimmen.
Allerdings überschätzt die App das Schnarchen ein wenig.
Schnarchschiene

Bild: Schnarchschiene Von Cocowith – Eigenes Werk, CC BY-SA 4.0, https://commons.wikimedia.org/w/index.php?curid=144155391
Eine Lösung gegen Schnarchen kann eine Schnarchschiene (Protrusionsschiene) sein.
Dabei kann sowohl der Zustand vor der Anwendung, als auch die Wirksamkeit mit der Anwendung mit einer Schnarchapp verfolgt werden.
Die Erfolgraten liegen dabei bei 80%.
Kosten werden je nach Bundesland unterschiedlich erstattet.
Die Lebensdauer einer Schiene beträgt bei Frauen ca. 4 Jahre, bei Männern ca. 3 Jahre.
Zungenschrittmacher
Neue Wege ohne „CPAP Maske“ geht man mit der Inspire Therapie, auch bekannt als „Zungenschrittmacher“.
Dr Birte Bender zeigte und wie man diese einbaut und was die nächsten Schritte sind.
Die Inspire Therapie mit dem Zungenschrittmacher ist eine wirksame und nachhaltige Behandlungsalternative für Menschen, die an Obstruktiver Schlafapnoe (OSA) leiden und die für eine Standardbehandlung (z.B. die CPAP-Maske) nicht geeignet sind.
Diese Therapieform kommt aber erste zur Anwendung, wenn herkömmliche Therapien nicht funktionieren.
Im Indikationsprüfungsbogen sind die Anforderungen dazu hinterlegt.
Tagesschläfrigkeit
Definition rETS &Klassifikation
6 – 10% aller Patienten mit einer obstruktiven Schlafapnoe leiden trotz adäquater nächtlicher Überdrucktherapie oder einer effektiven Alternativtherapie an einer residualen exzessiven Tagesschläfrigkeit (rETS).
Die Differentialdiagnose der rETS stellt im klinischen Alltag eine interdisziplinäre Herausforderung dar.
Daher galt es, einen übersichtlichen Leitfaden für die Erkennung, die differentialdiagnostischen Abwägungen und die Möglichkeiten der weiterführenden Behandlung der rETS in der klinischen Praxis zu entwickeln.
Als Ergebnisse wurde die „SPAIN-Checkliste“ zur systematischen differentialdiagnostischen Exploration der rETS mit den Parametern Schlafverhalten, Psychische Ursachen, Anamnese der Medikation, Internistische Ursachen und Neurologische Ursachen entwickelt.
Die Tageschläfrigkeit ist dabei wie folgt unterteilt:
- Milde Tagesschläfrigkeit – in Ruhe oder bei sehr niedriger Aufmerksamkeitsanforderung
- Mäßige Tageschläfrigkeit – nur während sehr geringer körperlicher Aktivität, die zumindest etwas Aufmerksamkeit erfordert
- Exzessive Tageschläfrigkeit (EDS) – während Aufmerksamkeitsfordernder körperlicher Aktivitäten
Exzessive Tageschläfrigkeit, welche auch soweit geht, dass man unabhängig von der Situation einfach einschläft, kann sehr gefährlich werden. Die sogenannte Narkolepsie, umgangssprachlich auch „Schlafkrankheit“ genannt, hat aber oft nicht als Grund dafür einen Schlafmangel, sondern einer organische Störung im Gehirn.
Von Dr. Anna Heidbreder wurde Anhand von Videos die Auswirkung dazu geschildert:
Es gibt 2 Typen:
- Typ 1: Narkolepsie durch Orexin-Mangel und begleitet von Kataplexie (momentane Muskelschwäche oder Lähmungen durch plötzliche emotionale Reaktionen hervorgerufen)
- Typ 2: Narkolepsie mit normalen Orexin-Werten und ohne Kataplexie
Behandlungsmöglichkeiten
Über den aktuellen Stand der medizinischen Behandlungsformen der exzessiven Tageschläfrigkeit wurden wir von Dr. Birgit Högl, Autorin des kürzlich erschienenen Standardratgebers* für einen guten Schlaf, unterrichtet.
Maßnahmen ohne Medikamente:
Dazu wurde die Europäische Richtline für das Management von Narkolepsie empfohlen.
Maßnahmen mit Medikamenten:
Solriamfetol ist ein oral verfügbarer Arzneistoff aus der Gruppe der selektiven Noradrenalin-Dopamin-Wiederaufnahmehemmer (SNDRI).
Er wird zur Behandlung der übermäßigen Tagesschläfrigkeit bei Narkolepsie (mit und ohne Kataplexie) oder Schlafapnoe bei Erwachsenen eingesetzt.
In Studien konnten damit gute Erfolge nachgewiesen werden.
Panik im Schlafzimmer

Bild: KI – Epilepetischer Anfall im Bett
Beispiel von Panik & Epilepsie
Ein Überblick über Flucht, Panik und Kampf im Schlafzimmer – was uns alles im Schlafzimmer begleitet – Schlafbezogene Epilepsie (SHE) – wurde uns von Dr. Laura Pascale-Scharmüller und Dr. Melanie Bergmann aufgezeigt.
Anhand von Patient:innen-Videos von Epilepsie, deren Verhalten im Schlaflabor untersucht wurde, konnte aufgezeigt werden, wie unterschiedlich sich Panik und Epilepsie äußern können.
So wurden Patientin:en gezeigt, welche schreiend im Bett des Schlaflabors liegen, andere kauern oder verdrehen sich und wiederum andere laufen wild herum und schreien lauthalts.
Auch die Erinnerung an die Ereignisse ist häufig nicht mehr vorhanden.
Therapiemöglichkeiten
Ansätze zur Therapie ohne Medikamente:
- Aufklärung
- Sicherung von Bett- und Schlafumgebung
- Angeleitete Entspannungsübungen
- Regelmäßige Bettzeiten
Ansätze zur Therapie mit Medikamenten:
- Melatonin kann hier in Versuchen durchaus eine positive Wirkung erzielen
Fazit
Es war eine toll organisierte Veranstaltung, in welcher ich nicht nur neues Fachwissen mitnehmen konnte, sondern auch interessante Gespräche mit spannenden Menschen führen konnte.
An dieser Stelle noch mal an riesiges Danke an die Tagungsorganisation Fr. Dr. Laura Pascale-Scharmüller, Dr. Reinhold Kerbl und deren Team, welche das möglich gemacht haben.
Solltest du dich in einem der beschriebenen Schlafprobleme wiederfinden, soll dich dieser Artikel außerdem dazu motivieren, mit dem Wissen auf einen Arzt oder eine Ärztin deines Vertrauens zuzugehen und gemeinsam einen Therapieplan zu beginnen.
Hat dir der Inhalt gefallen? Dann abonniere gerne den Newsletter.
Hinweis: Wenn Du auf Links klickst, die ich empfehle und die mit einem „*“ gekennzeichnet sind, unterstützt Du den Fortbestand dieses Blogs. Einige Links sind so genannte Empfehlungslinks. Du zahlst nichts extra. Aber falls Du etwas kaufst, erhalte ich eine Kommission. Ich empfehle nur Produkte, die ich selbst nutze, liebe und von denen ich überzeugt bin.

